دکتر روماتولوژی چیست؟
پزشک روماتولوژیست (Rheumatologist) یا فوق تخصص روماتولوژی یک پزشک متخصص بیماری های داخلی است که در زمینه بیماری های روماتیسمی تخصص دارد. روماتولوژی علم مطالعه علل، تاثیر روش های درمان اختلالات خودایمنی التهابی در بدن انسان است. در اختلال خودایمنی، سیستم ایمنی خود بیمار دچار سوءعملکرد می شود و به جای حمله به عوامل بیماری-زای خارجی، به بافت سالم بدن حمله می کند. روماتولوژی معمولا یکی از فوق تخصص های رشته بیماری های داخلی است. در ایران پزشک ها بعد از فارغ التحصیلی میتوانند در رشته بیماری های داخلی تخصص بگیرند. در این حال به آنان متخصص داخلی میگویند. حال ببینیم که رماتیسم چیست؟ یا روماتیسم چیست؟
روماتولوژی را بهتر بشناسیم :
- انواع بیماریهای روماتولوژی
- آزمایش روماتولوژی چیست؟
- علائم بیماری روماتولوژی
- روماتولوژی چشم
- روماتولوژی پا
- داروهای روماتولوژی
- بهترین درمان روماتولوژی
- تفاوت روماتولوژی و ارتوپدی
یک متخصص داخلی میتواند ۲-۱ سال در زمینه بیماری های روماتیسمی تحصیل کرده و مدرک فوق تخصص روماتولوژی یا (فلوشیپ روماتولوژی )بگیرد.بسیاری از بیماریهای مورد توجه این تخصص ریشه سیستم ایمنی دارند و لذا روماتولوژی بیشتر به مطالعه ایمنی شناسی میپردازد.
پزشک روماتولوژیست یا متخصصین روماتیسم معمولا به تشخیص و درمان دردهای اندام های حرکتی میپردازند. گرچه درد اندام به هر علتی باشد میتواند به توسط یک پزشک روماتولوژیست بررسی شده و بیماری ایجاد کننده آن شناسایی گردد با این حال درمان همه این بیماری ها به عهده پزشک روماتولوژیست نیست. بطور مثال در صورتیکه درمان نیازمند جراحی باشد این کار باید به توسط متخصص ارتوپد یا متخصص جراحی مغز و اعصاب انجام گردد. و یا اگر علت درد اندام یا مفصل، تومور باشد درمان با همکاری یک متخصص سرطان (انکولوژیست) و یا رادیوتراپیست صورت میابد. درمان های ارائه شده به توسط پزشک روماتولوژیست درمان های دارویی است. البته وی میتواند از کمک همکاران فیزیوتراپ استفاده کند.
بیماریهای مربوط به روماتولوژی
پزشک روماتولوژیست ، بیماریهای مربوط به روماتولوژی را در زمینه های زیر بررسی میکند:
- اختلالات بافت همبند و روماتیسم پوستی: بیماریهای بافت همبند (Convective tissue) که در آن تمامی قسمتهای مختلف میتواند مراتبی از ابتلا را داشته باشد. مانند بیماری لوپوس اریتماتوز سیستمیک ( SLE/Systemic Lupus Erythematosis)با توضیح فوق متوجه میشویم دامنه علم روماتولوژی بسیار وسیع است. شیوع این بیماریها در مطالعات جهانی حدود ۴۰-۳۰ درصد میباشد. در مطالعه صورت گرفته در ایران شیوع این بیماری در جامعه شهری ۴۲ درصد و در جامعه روستایی ۶۶ درصد میباشد.
- روماتیسم ستون فقرات : بیماریهای ستون فقرات که عوامل مختلف میتواند در ایجاد آن دخیل باشد که عبارتند از:الف. بیماریهای التهابی مانند اسپوندیلیت آنکیلوزان (Ankylosing spondylitis) سردسته آنهاست.ب. بیماریهای با علتهای مکانیکال که علل آن استئوآرتریت مهرههای گردن یا بیماریهای فتق دیسک(Disc herniation) میباشد که باعث ایجاد اثر فشاری بر روی ریشه عصب شده ودردهای ارجاعی به اندامهای فوقانی و تحتانی ایجاد میکند.ج. علل عفونی که در آن عفونتهای مختلفی مانند باکتریها، سل یا بروسلا میتوانند باعث دیسک شده و مهرههای کمر را مبتلا نمایند.
- روماتیسم مفصلی:بیماریهای مفصل که با علتهای متفاوت به شرح زیر میتواند باشد:
الف) علت التهابی (Inflammatory) مانند بیماری آرتریت روماتوئید و …
ب) علت مکانیکال: مانند بیماری استئوآرتریت (Osteoarthritis) که اسم دیگر آن آرتروز (Arthrosis) میباشد.
ج) علل یا منشا نورولوژیک : آسیب مفصل بدنبال آسیب سیستم عصبی که در اندامها ایجاد میشود. مانند نوروپاتی بدنبال دیابت و …
د) علل متابولیک: آسیب مفصل بعلت بیماری زمینهای فرد مانند دیابت یا نقرس میباشد.
ه) علل عفونی: علتهای عفونی متعددی مانند باکتریها یا تب مالت یا سل میتوانند باعث ابتلای مفصل شوند.
4. بیماری های خارج مفصلی:در اطراف مفصل ضمائمی وجود دارد که هرکدام از آنها میتوانند با علل متفاوت دچار آسیب شده و ایجاد بیماری نمایند. ضمائم مفصل عبارتند از:الف) تاندونها که التهاب آنها تاندونیت (Tendinitis) نامیده میشود. ب) به تورم اطراف تاندونها که تنوسینوویت (Tenosynovitis) گفته میشود. ج) کیستهای اطراف مفصل که کیست سینویال (Synovial Cyst) گفته میشود.
5. بیماری های استخوان: بیماریهای استخوان که با علل متعددی ایجاد میشود:
-
- عوامل متابولیکی که سردسته آنها بیماری پوکی استخوان (Osteoporosis) است.
- علل عفونی که میتواند با منشا باکتریها یا قارچها باشد که به آن بیماری استئومیست (Osteomycitis) گفته میشود.
آزمایش روماتولوژی چیست؟
برای شناسایی این بیماری ها ، تنها به یک تست نمی توان اکتفا کرد و توجه به سابقه پزشکی بیمار بسیار حائز اهمیت می باشد. پزشک روماتولوژیست، ضمن انجام پرسش های دقیق در رابطه با وضعیت بیماری و عادت های غذایی و زندگی بیمار، معاینه فیزیکی انجام می دهد و برای تکمیل فرایند تشخیص و بسته به نوع بیماری، درخواست تست های تصویر برداری(رادیوگرافی اشعه X ، CT اسکن، MRI و یا سونوگرافی)، آزمایش خون(مارکرهای التهابی، شمارش کامل سلولهای خون [CBC] و …)، آزمایش ادرار و بررسی مایع مفصلی می نماید.
علائم بیماری روماتولوژی
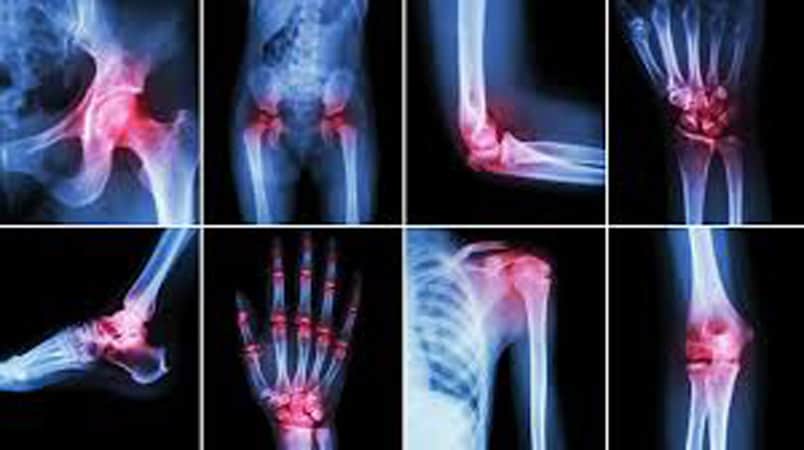
روماتولوژی و رماتیسم از بیماری هایی هست که در استخوان و مفصل ایجاد می شود و اکثرا همراه با درد است. ورزش نکردن و قرار گرفتن مدام در اب و … میتواند منجر به این مشکل شود.بیماری روماتولوژی میتواند در مچ پا ، دست ، زانو ، آرنج و سایر مفاصل بدن شیوع پیدا کند. درمان بیماری روماتولوژی اگر زود شناسایی شود خیلی راحت تر است. اگر دیدید مفاصلتان به طور مشکوکی درد میکند سریعا به پزشک روماتولوژیست مراجعه کنید.هر چند درد مفاصل و ستون فقرات برجستهترین علایم بیماریروماتیسم هستند، اما هر شکایتی در بدن میتواند بالقوه علامتی از روماتیسم باشد.
بیماریهای روماتیسمی عموما زمینههای ژنتیکی دارند که با تحریک عوامل محیطی و استرس بروز میکنند. هر کجای بدن که التهابی مزمن، مقاوم به درمان یا تکرارشونده با و یا بدون عامل مشخص بیرونی (مثل عفونت) مشاهده شود، (مثلا کولیت، پروستاتییت، سینوزیت، اوتیت یا التهاب چشم) باید به وجود التهاب روماتیسمی زمینهای مشکوک شد و در این رابطه به متخصص مربوطه این رشته مراجعه کرد.
بطور کلی علائم بیماریهای روماتولوژیک را میتوان در مفاصل ، استخوان ها ،بافت همبند ، ستون فقرات ، چشم ها و … مشاهده کرد.
روماتولوژی چشم
بیماری های روماتولوژی ریشه بسیاری از بیماری ها و التهابات چشمی است؛ بنابراین لازم است پزشکان با شرح حال کامل از بیمار، ریشه بیماری را شناسایی و برای درمان بیمار را به متخصصان مربوطه ارجاع دهند.دکتر سوسن سروش دبیرعلمی
یازدهمین کنگره روماتولوژی ایران میگوید : (مشکلات چشمی یکی از مهمترین معضلات حوزه روماتولوژی است زیرا بیماری های وسیعی از کمردردهای التهابی تا التهاب اشکال مختلف عروق حتی شاخه های اصلی عروق در این حوزه گنجانده می شوند و بیشتر آنها با درگیری های چشمی بروز می یابند. درمان اینگونه مشکلات چشمی در واقع درمان ضایعه چشمی نیست بلکه درمان بیماری اولیه است؛ زیرا چشم بخشی از مجموعه آسیب دیده در اثر بیماری التهابی است که باید شناخته شود و وقتی که بیماری شناسایی شد، درمان آن به درمان ضایعه چشمی نیز منجر می شود).
روماتولوژی پا
بیماری رماتیسم مفصلی، بیماریای است که باید به آن توجه بسیاری شود، چون در صورت عدم درمان باعث تخریب و تغییر شکل خاص میشود؛ بنابراین درمان در این نوع بیماری از اهمیت ویژهای برخوردار است. باید توجه داشته باشید که در صورت بروز هرگونه علایم به پزشک روماتولوژیست یا متخصص داخلی مراجعه و درمان را تحت نظر آنها شروع کنید. قطع ناگهانی درمان باعث عود بیماری و پیشرفت آن شده و در نتیجه درمان بیماری نیز سنگینتر میشود، البته با توجه به آنچه در چند سال اخیر دیده شده، عوارض بیماری رو به کاهش است.
روماتیسم مفصلی
روماتیسم مفصلی، اصطلاحی عمومی است که برای بیان مشکلات جسمی مختلفی از آن استفاده میشود. این مشکلات عموما با عنوان اختلالات روماتیسمی شناخته میشوند. مشکلاتی که با ورم و التهاب مفاصل، ماهیچهها و بافتهایی مرتبط هستند که اندامهای مختلف بدن را به اعضای داخلی بدن متصل میکنند. بسیاری از اختلالات روماتیسمی در دستهی بیماری های خودایمنی جای میگیرند. یعنی اختلالاتی که در آنها، سیستم ایمنی بدن بهجای حمله به جرمها، میکروبها و ویروسها به بافتهای سالم حمله میکند.
علائم روماتیسم مفصلی
علایم روماتیسم شامل سه دسته هست :
- علایم عمومی : در 70 درصد موارد شروع روماتیسم مفصلی با علائم عمومی مانند ضعف، کاهش اشتها، درد مبهم عضلات و احساس خستگی است. بیمار ممکن است ماهها قبل از اینکه دچار درد و تورم مفصل شود این علائم را داشته باشد.
- علایم مفصلی :
در 30 درصد موارد شروع روماتیسم مفصلی با بروز علائم مفصلی است که عبارتند از• درد مفصل که با حرکت آن یا فشار بر آن بیشتر میشود• تورم مفصل• در مواردی که مفاصل اندام تحتانی درگیر میشوند بیمار در حین راه رفتن دچار لنگش میشود• احساس خشکی مفصل که در صبح بیشتر است و بعد از گذشت چند ساعت بهتر میشود• قرینه بودن مفاصل درگیر
علایم غیر مفصلی:
درمان روماتیسم مفصلی
آرتریت روماتوئید یا روماتیسم مفصلی یک بیماری مزمن خود ایمنی است که بیشتر مفاصل کوچک دست را گرفتار میکند گرچه مفاصل بزرگ بدن مانند مفصل ران و زانو هم میتوانند در این بیماری دچار تخریب شوند.
در درمان این بیماری متخصص روماتولوژیست، فیزیوتراپی و ارتوپدی با یکدیگر همکاری میکنند. متخصص روماتولوژیست داروهایی به بیمار میدهد که با استفاده از آنها درد و تورم مفاصل بیمار کم شده و سرعت پیشرفت بیماری کند میشود.
متخصص فیزیوتراپی با استفاده از نرمش های خاص سعی میکند حرکات مفاصل را در حد قابل قبولی نگه دارد و همچنین با استفاده از بریس هایی مفاصل را در وضعیت های مناسب قرار داده تا درد کمتری داشته و کارآیی بهتری داشته باشند. متخصص ارتوپد هم در صورت لزوم اعمل جراحی خاصی را برای بیمار انجام میدهد تا کارایی مفصل بهتر شود.
هیچ معالجه قاطعی برای روماتیسم مفصلی وجود ندارد با این حال درمان هایی که پزشک انجام میدهد برای کاهش درد و مشکلات بیمار است.
مهمترین اهداف پزشک در درمان این بیماری عبارتند از
- کم کردن فعالیت بیماری و بدنبال آن کاهش تخریب مفاصل
- کاهش درد و محدودیت مفصل
- کاهش ناتوانی هایی که به علت درد، آسیب مفصل یا تغییر شکل اندام ایجاد میشود
- درمان عوارض و مشکلات همراه بیماری
آیا درمان قطعی روماتیسم مفصلی امکانپذیر است؟
اکثر بیماران در طول درمان از پزشک خود سوال می کنند که آیا روزی خواهد رسید که بیماری آنها کاملا بهبود یافته و دیگر نیازی به مصرف دارو نداشته باشند؟ به علت شیوع بالای این بیماری و اهمیت آن در این زمینه مطالعات گستردهای در جهان صورت گرفته است. با توجه به تمامی پیشرفت های علمی صورت گرفته، همانطور که اشاره شد، میتوان با درمان سیر بیماری را کند نموده و حتی متوقف کرد. اما متاسفانه هیچ درمان قطعی برای روماتیسم وجود ندارد.
تا امروز، هدف درمان روماتیسم، کاهش التهاب و درد مفاصل، به حداکثر رساندن عملکرد مفاصل و پیشگیری از آسیب و تغییر شکل مفاصل بوده است. نشان داده شده است که درمان به موقع در پیشرفت نتایج، بسیار مهم است. مدیریت تهاجمی بیماری می تواند در بهبود عملکرد، توقف آسیب مفاصل و پیشگیری از کارافتادگی نقش بسزایی داشته باشد. درمان مناسب بیماری ترکیبی از دارو، استراحت، ورزش های تقویتی، محافظت از مفاصل و آموزش بیمار و خانواده اش است.
درمان با توجه به بسیاری از فاکتورها مثل فعالیت بیماری، نوع مفصل درگیر، سلامت عمومی، سن و شغل بیمار صورت می گیرد. درمان وقتی موفق تر است که همکاری نزدیکی بین بیمار، پزشک و خانواده اش وجود داشته باشد.
باید توجه داشت چون آرتریت روماتوئید بیماری مزمن و طولانی مدتی است لذا مانند بسیاری از بیماری های مزمن از جمله دیابت، فشار خون، بیماری قلبی و… نیاز به درمان طولانی مدت برای کنترل بیماری و عوارض آن دارد، بنابراین ضروری است به جای انتظار قطع دارو، به امید کنترل بیماری بود و یقین داشت که پزشک معالج، تلاش خود را برای به حداقل رساندن دارو انجام خواهد داد.
اگرچه در تعداد بسیار کمی از بیماران، بیماری دچار خاموشی کامل میشود ولیکن درباره بخش عمده بیماران، پاسخ منفی است. بایستی درمان با مقدار مورد نیاز و بطور مداوم مورد استفاده قرار گیرد، که در غیر این صورت با قطع داروهای ضد روماتیسمی، بیماری دچار عود شده و ممکن است عوارض بیماری ایجاد شوند.
روماتیسم قلبی
روماتیسم قلبی معمولا در دوران کودکی آغاز شده و درمان مناسب عفونت های مربوط به روماتیسم قلبی باید از همان ابتدا صورت بگیرد و این پیشگیری، بهترین راه برای جلوگیری از بیماری های روماتیسم قلبی است.این بیماری در ابتدا ممکن است با یک گلودرد ساده شروع می شود که با این گلودرد، نوعی باکتری موسوم به استرپتوکوک، وارد بدن شده و در نهایت تب روماتیسمی ایجاد می شود. بعد از بروز تب روماتیسمی، دریچه قلب در بیمار ، آسیب پذیر شده و بیماری روماتیسم قلبی شکل می گیرد.
از نظر شیوع این بیماری، کودکان در سنین ۵ تا ۱۵ سال بیشتر در معرض خطر روماتیسم قلبی قرار دارند، به ویژه اگر دچار عفونت های شدید گلو شوند که در این صورت، بیشتر در معرض ابتلا به تب روماتیسمی هستند.
خوب است بدانید گرچه اغلب گلودردها ویروسی بوده و معمولا با درمانهای معمول سرماخوردگی یا خودبه خود برطرف میشوند، ولی گاهی گلودرد چرکی با منشأ باکتری استرپتوکوک بوده و درصورت عدم تزریق بموقع پنیسیلین، طی هفتههای بعد موجب تب روماتیسمی معمولا به صورت درد و تورم مفاصل بزرگ نظیر زانو، مچ و آرنج و حدود ده سال بعد از آن موجب روماتیسم قلبی به شکل تنگی یا نارسایی یک یا چند دریچه قلب به ویژه میترال و آئورت می شود.
روماتیسم قلبی در واقع، عارضه دیررس تب روماتیسمی است که اغلب در بچهها به دنبال گلودرد چرکی استرپتوکوکی درمان نشده بهعلت تشابه ساختار این باکتری با بافت قلب انسان بروز میکند.
هرچند احتمال وقوع تب روماتیسمی پس از فارنژیت یا همان گلودرد چرکی در بچههایی که از نظر ژنیتکی مستعد هستند بیشتر است، ولی از آنجا که نمیتوان با قطعیت و براساس سابقه خانوادگی این استعداد ژنتیک را در فرد رد کرد و از طرف دیگر عارضه دیررس بیماری بالقوه میتواند به معلولیت جسمی در آینده منجر شود، توصیه میشود در برخورد با هر کودک مبتلا به گلودرد چرکی غیرویروسی بلافاصله آمپول پنیسیلین 1200000 و در موارد حساسیت به پنیسیلین از داروهای جایگزین به تشخیص پزشک تجویز شود.
علائم روماتیسم قلبی
بیماران روماتیسم قلبی با توجه به نوع و محل درگیری ممکن است با تنگی نفس حین فعالیت یا بارداری مراجعه کرده و گاهی نیز به دلیل بروز بینظمی در ضربان قلب دچار تشکیل لخته داخل حفرههای قلب شده و با سکته مغزی در سنین پایین مراجعه کنند.
تنگی نفس هنگام فعالیت، احساس خستگی زودرس، تپش قلب، درد سینه، تنگی نفس هنگام خوابیدن، سرگیجه، سنکوپ و تورم در پاها از علائم اصلی ابتلا به روماتیسم قلبی است. در پانزده درصد موارد ممکن است درگیری سیستم مغز و اعصاب نیز در این بیماری وجود داشته باشد که بیشتر در دختران ایجاد میشود که با حرکات غیر ارادی و سریع اندام، ضعف عضلانی و بیثباتی روحی مشخص میشود. یکی از علائم و نشانههای رایج آن در کودکان سنین مدرسه، تغییر دستخط آنهاست و با پیشرفت بیماری عصبانیت، بیقراری و اختلال در راه رفتن بروز میکند.
درمان روماتیسم قلبی
بهترین درمان برای بیماری های قلبی روماتیسمی، پیشگیری است. در پیشگیری روماتیسم قلبی، هنگام گلودرد شدید، تجویز آنتی بیوتیک در مراحل اولیه می تواند از عفونت باکتریایی استرپتوکوک، جلوگیری کرده و از شروع بیماری تب روماتیسمی حاد جلوگیری کند.
درمان با آنتی بیوتیک ها، به شدت میزان بروز مرگ و میر ناشی از تب روماتیسمی و بیماری های قلبی روماتیسمی را کاهش می دهد. در کودکان مبتلا به تب روماتیسمی با تجویز آنتی بیوتیک به صورت مداوم، حملات بعدی روماتیسم و خطر ابتلا به آسیب قلبی را کنترل می کنند.
اگر کودک دچار التهاب قلبی پیشرفته است، داروهایی برای کاهش التهاب و همچنین آنتی بیوتیک، برای درمان عفونت، تجویز می شود. در موارد دیگر، با نارسایی احتقانی قلب، ممکن است در صورت نیاز، داروهای دیگری تجویز شود و با آسیب شدید دریچه های قلبی، جراحی و یا تعویض دریچه بر روی بیمار انجام می شود. در مراحل اولیه و پس از درمان با آنتی بیوتیک، داروهای ضد التهاب تجویز شده و به منظور جلوگیری از بازگشت بیماری، موارد درمانی لازم به کار گرفته می شود.
آسیبهایی که روی دریچههای قلبی ایجاد میشود دائم بوده و برگشت پذیر نیستند، اما علائم و ناراحتیهای ناشی از این بیماریها را میتوان به وسیله درمان دارویی، جراحیهای ترمیمی یا تعویض دریچههای قلبی یا استفاده از بالون و موارد دیگر کاهش داد.
با مراجعه بموقع این بیماران و در صورت تنگی میترال، معمولا میشود با زدن بالون، تنگی را برطرف کرد و در موارد نارسایی شدید هر کدام از دریچههای قلب، اقدام به تعویض دریچه با روشهای جراحی کرد. در اغلب این بیماران که دچار آریتمی میشوند برای جلوگیری از بروز سکته مغزی، داروی رقیق کننده خون تحت عنوان وارفارین تجویز میشود.
تغذیه نامطلوب، سابقه خانوادگی تب روماتیسمی، زندگی در شرایط پرجمعیت یا غیربهداشتی، ابتلای مکرر به عفونتهای تنفسی فوقانی و عفونتهای استرپتوکوکی درمان نشده یا ناقص درمان شده از عواملی است که میتواند خطر ابتلا به روماتیسم قلبی را افزایش دهد.
داروهای روماتولوژی
تنها روش درمانی توسط پزشک روماتولوژیست تجویز داروست که یکی از روشهای درمانی قدیمی است و تا حدود زیادی مؤثر است. داروهایی مانند متوترکسات، هیدروکسی کلروکین، سولفاسالازین و کورتون، اما در مواردی که بدن در مقابل این درمان مقاوم است نیاز است از گروه دیگری از داروها استفاده کنیم. داروهایی که در اصطلاح به آنها داروهای بیولوژیک گفته میشود مانند اتانرسپت(آلتبرل ایرانی) – سینوپار .
بهترین درمان روماتولوژی
از کارهایی که پزشک روماتولوژیست برای درمان این بیماری پیشنهاد میکند تغییر در روش زندگی است که شامل ایجاد تعادل بین میزان فعالیت و استراحت ، مراقبت از مفاصل کاهش استرس های روانی، استفاده از یک رژیم غذایی سالم می باشد.
از داروها برای کاهش درد ، تورم و توقف روند بیماری به سمت بدتر شدن استفاده می شود. دارویی که پزشک روماتولوژیست تجویز می کند براساس سلامت عمومی بیمار، شدت بیماری و اینکه بیماری تا چه اندازه شدید خواهد شد و مدتی که باید بیمار دارو بگیرد و اینکه دارو تا چه اندازه کارایی داشته و عوارض جانبی آن چه می باشد، خواهد بود.
جراحی: روشهای جراحی زیادی جهت درمان این بیماری مورد استفاده قرار می گیرد. از این روش جهت تسکین درد، کمک به عملکرد بهتر مفاصل و عملکرد بهتر فرد در فعالیتهای روزمره خود استفاده می شود.
مراجعات منظم به پزشک : بسیار مهم است اینکه آیا بیماری شدیدتر شده و آیا دارو کمک کننده بوده است، عوارض جانبی داروها ظاهر شده اند و در صورت نیاز داروها را عوض نماید. اقداماتی که ممکن است نیاز به انجام آن شود شامل: آزمایش خون، ادرار و عکسبرداری می باشد.
روش درمانی جایگزین : گاهی اوقات از رژیمهای غذایی خاص ، ویتامینها و سایر روشهای دیگر جهت درمان روماتیسم مفصلی استفاده می شود. بعضی درمانها به کاهش استرس بیمار کمک می کند. بسیاری از این روشها بی ضرر می باشند و اما باید گفت که این روشها بطور کامل و دقیق مورد بررسی قرار نگرفته اند لذا قبل از استفاده از آنها حتماً بایستی با پزشک مشورت شود.
تفاوت روماتولوژی و ارتوپدی
پزشک روماتولوژیست یا متخصصین روماتیسم معمولا به تشخیص و درمان دردهای اندام های حرکتی میپردازند. گرچه درد اندام به هر علتی باشد میتواند به توسط یک متخصص روماتیسم بررسی شده و بیماری ایجاد کننده آن شناسایی گردد با این حال درمان همه این بیماری ها به عهده پزشک روماتولوژیست نیست.
ارتوپد یا جراح ارتوپد Orthopedic Surgeon به کسی میگویند که مدرک دکتری پزشکی را دارد و پس از آن به مدت چهار سال آموزش های تخصصی برای تشخیص و درمان بیماری های استخوان و مفاصل را میبیند.
وظیفه یک پزشک ارتوپد اینست که در هنگام مواجه شدن با یک بیمار علت بوجود آورنده مشکل او را تشخیص دهد. این روند تشخیص ابتدا از راه صحبت کردن با بیمار و سپس معاینه و بعد از آن در صورتیکه لازم باشد استفاده از روش های تصویربرداری یا آزمایشگاهی صورت میپذیرد.
پس از تشخیص بیماری درمان انجام میشود. حال درمان ممکن است تنها یک تغییر در روش زندگی و یا ممکن است دستوراتی برای انجام یک سری نرمش های طبی باشد.
دکتر ارتوپد ممکن است به منظور درمان بیمار خود از فیزیوتراپی یا دارو یا عمل جراحی هم استفاده کند. بنابراین میبینید که گرچه نام ارتوپد در واقع جراح ارتوپد است ولی درمان هایی که وی انجام میدهد لزوما جراحی نیست.
در doctorpage بیابید: پزشکان (فوق تخصص روماتولوژی)
بیشتر بدانیم :
1. بهترین دکتر برای تعویض مفصل زانو در تهران (لیست 10 تایی از بهترین ها)
2. مفصل مچ پا آسیبها، پیشگیری و درمان
3. فوق تخصص ارتوپد کودکان در تهران
*دکتر پیج، همراه همیشگی شما در لحظه های سخت انتخاب*







0 دیدگاه دربارهٔ «برای روماتیسم به چه دکتری مراجعه کنیم؟»
چقدر اطلاعات خوبی در این مقالتون بدست اوردم. متشکرم
با سلام و سپاس. امیدواریم اطلاعات این مقاله برایتان راهگشا بوده باشد.